همانطوری که میدانید، میلیونها نفر در سراسر جهان به ویروس کرونا مبتلا شدهاند؛ این ویروس عامل بیماری COVID-19 بوده است. کشورها هم اکنون برای کنترل ویروس و محافظت از آسیبپذیرترین شهروندان خود دست به اقدامات گسترده واکسیناسیون میزنند. یکی از بزرگترین سوالاتی که بدون پاسخ مانده است این است که آیا واکسیناسیون و یا عفونت قبلی به SARS-CoV-2 میتواند محافظت پایدار در برابر این ویروس کشنده ایجاد کند یا خیر. خبر خوب این است که سرانجام ایمونولوژی در این مورد به برخی سرنخها رسیده است. در ادامه این مطلب با آیتیرسان همراه باشید.
برای اینکه مصونیت ناشی از واکسن ویروس کرونا را درک کنیم، مهم است که ماهیت ویروس SARS-CoV-2 را در نظر بگیریم. این یک ویروس بتا کرونا است و چندین ویروس بتا کرونا نیز در حال حاضر به طور گسترده در انسانها پخش شده است، آنها بیشتر با عنوان سرماخوردگی شناخته شده هستند. با این حال، مصونیت در برابر این ویروسهای سرماخوردگی طولانیمدت نیست، به همین دلیل بسیاری از محققان این سوالات را مطرح میکنند که آیا ایمنی طولانیمدت نسبت به SARS-CoV-2 نیز امکانپذیر است؟
با این حال، محققان در مطالعات انجام شده با توجه به اینکه ویروسهای بتا کرونا به هم مرتبط هستند و باعث بیماریهای مرس و سارس میشوند، امید دارند که بتوانند میزان مصونیت در برابر این ویروسها را بیابند. با وجود این ویروسها، ایمنی دوام بیشتری خواهد داشت. آیا این موضوع میتواند برای مصونیت SARS-CoV-2 نیز صادق باشد؟
به این مطلب نیز توجه کنید: آنتیبادی، عامل ایجاد علائم شدید ویروس کرونا!!
محافظت کامل از بدن
اولین سلولهای ایمنی بدن برای پاسخ به عفونتی طراحی شدهاند که مواد مهاجم آن به بدن حمله میکند تا بتوانند گسترش عفونت را کنترل کرده و آسیب وارد شده را محدود کنند. سلولهای ایمنی که کمی بعد پاسخ میدهند و مسئول ایمنی هستند، به عنوان لنفوسیت شناخته میشوند و شامل سلولهای B و T هستند. کمی طول میکشد تا لنفوسیتها تهدیدی که با آن روبرو هستند، را شناسایی کنند، اما کمی بعد آنها میتوانند به سرعت مواد مزاحم را جستجو کرده و ویروس را از بین ببرند.
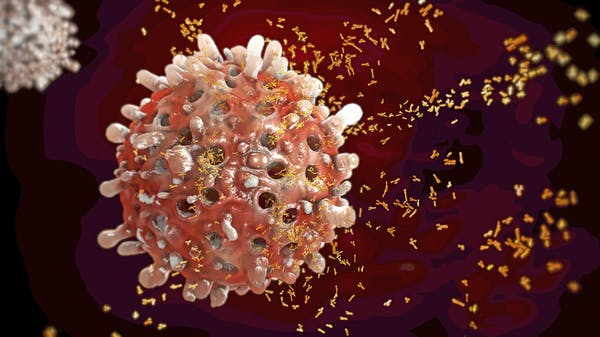
سلولهای T و سلولهای B برای مقابله با عفونت با هم کار میکنند، اما عملکردهای کاملا متفاوتی دارند که آنها را قادر میسازد تا با تهدیدات مختلف مقابله کنند. سلولهای B آنتیبادی میسازند که عفونتها را خنثی میکند. سلولهای T به طور کلی به دو نوع تقسیم میشوند: سلولهای T کمکی و لنفوسیت تی سیتوتوکسیک. لنفوسیت تی سیتوتوکسیک مستقیماً ویروسها و سلولهایی را که ویروسها آلوده کردهاند از بین میبرند. سلولهای تی کمکی نیز از عملکرد سلولهای B و سلولهای تی سیتوتوکسیک پشتیبانی میکنند. در مجموع، نیز این سلولها به عنوان سلولهای موثر محرک شناخته میشوند.
اکنون مطالعات نقش مهم این سلولهای موثر در مبارزه با COVID-19 را نشان دادهاند. پس از از بین رفتن عفونت، این سلولها باید از بین بروند تا از آسیب بیش از حد در بدن جلوگیری کنند.
اما برخی از سلولهای موثر همچنان پابرجا هستند. در یک تحقیق اولیه که هنوز توسط سایر دانشمندان بررسی نشده است، نشان داده شد که سلولهای تی پس از شش ماه پس از آلودگی نیز در بدن فرد شناسایی شدهاند. به همین ترتیب، حتی بیمارانی که به ویروس کرونای خفیف مبتلا شدهاند، شش تا نه ماه پس از عفونت آنتیبادی قابل تشخیص دارند. با این حال، آنتیبادیها با گذشت زمان کاهش مییابند، بنابراین این آنتیبادیها علیه SARS-CoV-2 ممکن است در نهایت ناپدید شوند.
به خاطر سپردن تهدیدات
چنین اکتشافاتی باعث افزایش خوشبینی در مورد محافظت در برابر عفونت مجدد میشود. اما اگر سطح لنفوسیتهای موثر کاهش یابد، چه اتفاقی میافتد؟ خوب، سیستم ایمنی بدن ما روش دیگری دارد تا برای مدت طولانی از بدن ما محافظت کند؛ این حفاظت باید حتی پس از کاهش سلولهای تأثیرگذار و سطح آنتیبادیها باقی بماند. هنگامی که لنفوسیتها برای مقابله با ویروس آماده میشوند، مجموعهای از سلولها تهدیدات را به یاد میآورند و برای آینده به خاطر میسپارند. در صورت مواجهه مجدد با تهدید، این سلولها میتوانند به سرعت در برابر خطر مستقر شوند.

این سلولها ابزاری فوقالعاده قدرتمند برای سیستم ایمنی بدن ما هستند و میتوانند عمر طولانی داشته باشند. با مطالعاتی که انجام شده است، نشان داده شده که این سلولهای B در بدن افراد در بیماری آبله حداقل 60 سال پس از واکسیناسیون و این سلولها در آنفلوانزای اسپانیایی حداقل 90 سال پس از بیماری همهگیر سال 1918 ادامه داشته است. برای اینکه درک کنیم که ایمنی طولانیمدت نسبت به SARS-CoV-2 امکانپذیر است یا خیر، باید نه تنها سلولهای موثر بلکه انواع سلولهای حافظه، سلولهای تی و بی کمکی و سیتوتوکسیک را نیز در نظر بگیریم.
خوشبختانه سلولهای حافظه را میتوان از طریق ساختارها و پروتئینهای خاصی که در سطح خود دارند، شناسایی کرد و به محققان این امکان را میدهد تا آنها را از سلولهای موثر تشخیص دهند. اکنون که ویروس کرونا یک سال با ما بوده است، محققان به جهشهای بزرگی در درک پاسخ حافظه به این ویروس رسیدهاند. شواهدی در مورد پاسخ سلولهای تی حافظه در حال بررسی است که شش تا نه ماه پس از عفونت در بدن میماند و یک مطالعه اخیر (که هنوز توسط سایر دانشمندان بررسی نشده است) نیز احتمالا پاسخ سلول حافظه بی را شناسایی کرده است.
مطالعات همچنین بررسی کردهاند که آیا قرارگیری قبلی فرد در معرض ویروس باعث محافظت او از بیماری مجدد میشود یا خیر. بر همین اساس، تحقیقات نشان میدهد که در موج دوم ویروس کرونا در انگلستان، کارکنان بهداشتی که قبلا به این ویروس آلوده شده بودند، یا کاملا در برابر عفونت مجدد محافظت میشدند یا در صورت گرفتن مجدد ویروس بدون علامت بودند. خوشبختانه چنین مطالعاتی نشاندهنده ایمنی آنهاست.
هنوز چیزهای زیادی وجود دارد که باید در مورد ایمونولوژی ویروس کرونا یاد بگیریم، اما سرعت تحقیقات در این باره حیرتانگیز است و هرچه بیشتر یاد بگیریم، قدرت بیشتری برای غلبه بر این ویروس خوفناک داریم. سیستم ایمنی بدن ما فوقالعاده قدرتمند است و این مطالعات نشان میدهد که پاسخهای ایمنی مداوم یعنی نه ماه پس از عفونت میتواند دلیل واقعی مصونیت باشد. اینگونه میتوانیم اطمینان داشته باشیم که با واکسیناسیون یک فرصت واقعی و طلایی برای پیروزی در جنگ علیه ویروس کرونا داریم.



واکسن ایرانی کلمبیایی کی میاد؟؟
مردیم توی این قرنطینه لعنتی