هنگامی که بیماریهای همهگیر و اپیدمی در طول قرنها بشریت را از بین میبرد، پزشکان متوجه شدند که علاوه بر بیماریهای معمول، بیشتر بیماریهای تنفسی باعث تحریک علائم عصبی میشوند. یک متخصص گلو در انگلیس در اواخر دهه 1800 مشاهده کرد که به نظر میرسد آنفلوانزا مناطق عصبی را تحریک میکند و باعث ایجاد اختلال و درد در قسمتهای مختلف بدن میشود که تقریباً به نظر میرسد مخرب و مضر است.
در واقع، برخی از بیماران در طی همهگیری آنفلوانزا در سال 1889 تا 1999 گزارش کرده بودند که دچار روانپریشی، پارانویا، دردهایی مانند تیر کشیدن و آسیب عصبی شدهاند. به همین ترتیب، دانشمندان بیماری همهگیر آنفلوانزا در سال 1918 را به پارکینسون، اختلالات اعصاب و روان، و شیوع کاملاً همزمان بیماریهای مروبط به خواب، آنسفالیت لتارگیکا که اغلب بیماران را به یک حالت کما مانند وارد میکند، مرتبط دانستهاند؛ اگرچه محققان هنوز بحث میکنند که آیا این دو باهم مرتبط هستند یا خیر! در ادامه این مطلب با آیتیرسان همراه باشید.
اینکه SARS-CoV-2 نیز که عامل بیماری همهگیر COVID-19 است هم با علائم عصبی مرتبط است، کاملاً تعجبآور نیست. با توجه به برخی شواهد باید گفت که ویروسهای هم خانواده ویروس کرونا، MERS-CoV و SARS-CoV-1 نیز با علائم عصبی در ارتباط هستند و این نیز اصلا باعث شگفتی نیست. نسبت بیمارانی که به چنین علائمی مبتلا میشوند و تعداد آنها روز به روز در حال افزایش است، برخی دانشمندان را به وحشت انداخته است. هنگامی که اوایل سال گذشته اخباری منتشر شد مبنی بر اینکه حدود 36 درصد بیماران COVID-19 در بیمارستانهای ووهان دچار اختلال هوشیاری، تشنج، اختلالات حسی و سایر علائم عصبی هستند، دانشمندان را به فکر فرو برد. شیبانی موکرجی (Shibani Mukerji)، متخصص بیماریهای عصبی در بیمارستان عمومی ماساچوست، اینچنین اظهار کرد که این خبر باعث شد تا شوکی به او وارد شود.
مطالعات کالبد شکافی طیف وسیعی از ویژگیهای نوروپاتولوژیک را در مبتلایان COVID-19 بررسی کرده است.
در حال حاضر کل کلینیکها با بیمارانی با علائم عصبی پر شدهاند، از جمله آنها میتوان به یک مورد در لندن با همکاری پاتریشیا مک نامارا (Patricia McNamara)، متخصص مغز و اعصاب در بیمارستان ملی مغز و اعصاب و جراحی اعصاب اشاره کرد. وی علائم عصبی را به طور گسترده به دو گروه مختلف تقسیم میکند. اولین مورد که در سال گذشته در چندین گزارش شرح داده شد، شامل علائم حادی است که اغلب بیماران بستری در بیمارستان با بیماری شدید از آن رنج میبرند. اینها میتواند به صورت یک حالت گیجکننده و هذیان به نام انسفالوپاتی یا سکته مغزی، آسیب عصب محیطی یا انسفالیت، التهاب مغز شناخته شوند. مک نامارا گفته است که گروه دوم علائم طولانیمدتی را نشان میدادند که معمولاً به دنبال عفونتهای خفیفتر، مثلا سردرد، خستگی، احساس بیحسی یا سوزن سوزن شدن، و مشکلات شناختی تا تشنجهای گاه به گاه و التهاب قلب درگیر رخ میدهد. او اینچنین اعلام کرده است:
افرادی که من تاکنون [در این گروه] دیدهام افرادی هستند که علائمشان به آرامی پیشرفت میکند، اما بسیار کند است.
با افزایش علائم این گروه، تلاش جهانی برای بررسی چگونگی ایجاد چنین علائمی توسط SARS-CoV-2 نیز افزایش مییابد. این بررسیها تا حدی گیجکننده باقی مانده است. مطالعات کالبد شکافی که تاکنون محدود بوده است، نشانههای واضحی را از آسیبدیدگی در مغز دهها بیماران کرونایی یافته است. اگرچه آثار ویروس در برخی از نمونههای مغزی گزارش شده است، اما در بسیاری از موارد این ویروس در هیچ کجا یافت نمیشود. در حالی که این سوال که آیا SARS-CoV-2 مستقیماً مغز را آلوده میکند یا نه، هنوز حل نشده است، محققان در حال بررسی مکانیسمهای دیگری هستند که میتواند بر مغز انسان تأثیر بگذارد.
آویندرا نات (Avindra Nath)، یک متخصص مغز و اعصاب در انستیتوی ملی اختلالات مغز و اعصاب و سکته مغزی اینچنین اظهار میکند:
من فکر میکنم همه ما احتمالا با این نظر موافق هستیم که هیچ عفونت بدی در مغز وجود ندارد. حتی اگر وجود هم داشته باشد، بسیار بسیار کم است. این نمیتواند آسیبشناسی را که ما میبینیم توضیح دهد. حتما باید چیزی فراتر از آن باشد.
آیا ویروس SARS-CoV-2 مغز انسان را آلوده میکند؟
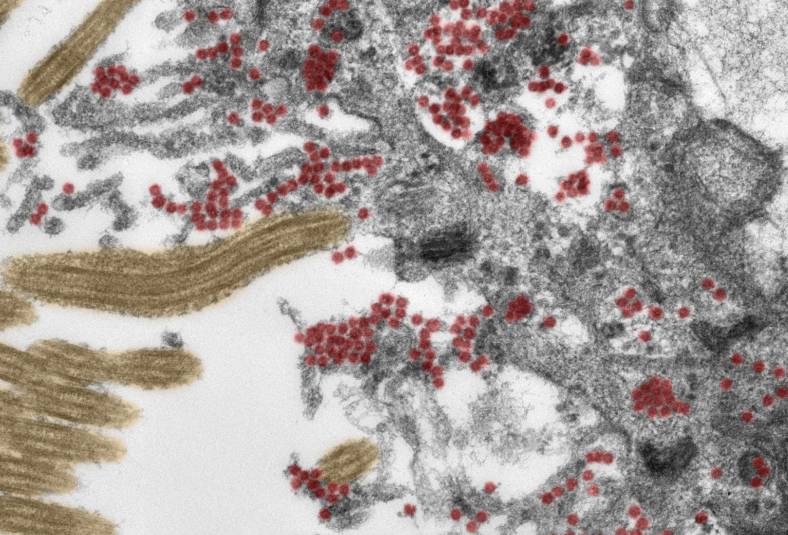
مک نامارا میگوید که در اوایل همهگیری، برخی از محققان نگران بودند که SARS-CoV-2 بتواند به مغز دسترسی پیدا کند و یک ویروس نوروتروپیک یا ایجاد اختلال در سلولهای عصبی باشد. این یک فرضیه واضح برای برخی از علائم عصبی مشاهده شده ارائه میدهد، در حالی که همچنین سوالات پیچیدهای در مورد چگونگی هدف قرار دادن فرآیندهای آسیب شناختی در مغز به صورت درمانی ایجاد میکند. مواد ژنتیکی SARS-CoV-1 و MERS-CoV در مغز انسان نشان داده شده است و حتی پروتئینهای معمول ویروس کرونا، ویروس سرماخوردگی، در کالبد شکافی رایج است. هلنا رادبروخ (Helena Radbruch)، متخصص مغز و اعصاب در بیمارستان شاریته در برلین این مطالب را ارائه داده است.
با این وجود اولین کالبد شکافی مغزی بیماران کرونایی نتوانست آرانای SARS-CoV-2 زیادی پیدا کند، چه رسد به پروتئین ویروسی. در تحقیقی در ماه سپتامبر بر روی 18 بیمار مبتلا به COVID-19 با علائم عصبی که در آوریل گذشته در بیمارستانها درگذشتند، شیبانی موکرجی و همکارانش میزان بسیار کمی RNA را در مغز پنج بیمار کشف کردند و نشانی از پروتئین ویروسی در دسترس نیست. البته منبع آن نیز مشخص نشده است. او اینچنین اظهار کرده است:
از آنجا که غلظت کم RNA به نظر میرسد با کمبودهای عمیقی که مردم تجربه میکنند متناسب نباشد، بسیار متعجب خواهم شد وقتی میبینم اکثر مواردی که افراد دارای علائم عصبی هستند، به دلیل حمله مستقیم ویروسی باشد.
با مرگ بیماران COVID-19، بیشتر ویروسها در ریه افراد از بین میروند و این مورد ممکن است در مورد مغز نیز صدق کند.
در تجزیه و تحلیل جدیدتر پس از مرگ 18 بیمار در مجله پزشکی نیوانگلند، نات و همکارانش نتوانستند هیچ مدرکی از ویروس در مغز پیدا کنند. با این حال، یک مطالعه قبلی از محققان در آلمان گزارش پروتئین ویروسی در اعصاب جمجمه و سلولهای جدا شده ساقه مغز در 21 از 40 بیمار پس از مرگ مورد بررسی قرار گرفت. موکرجی خاطر نشان میکند که پروتئین ویروسی که به نوعی به سیستم عصبی مرکزی رسیده است معمولاً پاسخ ایمنی ایجاد میکند، اما وجود آن در مطالعه آلمان با شدت التهاب عصبی که تیم مشاهده کرده ارتباط ندارد.
رادبروچ و همکارانش ادعا میکنند که هر کاری که پروتئین ویروسی در داخل مغز انجام میدهد، در واقع در آنجا راه خود را پیدا میکند. در مطالعه کالبد شکافی که در ماه نوامبر در Nature Neuroscience منتشر شد، آنها پیشنهاد میکنند که ویروس از طریق بینی وارد ساقه مغز شود. براساس تجزیه و تحلیل دقیق کالبد شکافی از 33 بیمار COVID-19، آنها ذرات ویروس کرونا ویروس سالم را در سلولهای پشتیبانی کننده مخاط بویایی در سقف بینی، همراه با شواهدی از همانند سازی فعال در بافت کشف کردند.
فرانک هپنر (Frank Heppner)، متخصص مغز و اعصاب Charité، یکی از نویسندگان این مطالعه گفته است که ممکن است تکثیر ویروسی آن سلولها را از بین ببرد و یا التهاب ایجاد کند، که خود میتواند دلیل از بین رفتن مزه و بویایی مکرر در شروع عفونتهای SARS-CoV-2 باشد. سپس ویروس میتواند به درون پیاز بویایی، مرکزی برای پردازش اطلاعات حسی و از طریق اعصاب خاص جمجمه در مغز راه یابد. در حقیقت، آنها شواهدی از RNA ویروسی در این بافتها و همچنین RNA ویروسی و پروتئین داخل سلولهای مدولا را در ساقه مغز و در ساختارهای دیگر مانند مخچه مشاهده کردند و اشاره کردند که ویروس میتواند از چندین مسیر به مغز وارد شود.
با این وجود، رادبروچ و هپنر در این مسئله که میزان آلودگی SARS-CoV-2 در مقایسه با سایر ویروسهای RNA مانند هاری، که به آلوده سازی بافت مغز اختصاص دارد، موافق هستند. هپنر میگوید SARS-CoV-2 بیشتر یک ویروس نوروتروپیک است که احتمالاً به طور تصادفی وارد مغز میشود. آنها به طور قابل توجهی در ساقه مغز فقط پروتئین ویروسی را در داخل سلولهای اندوتلیال یافتند که پوشش رگهای خونی را تشکیل میدهد نه سلولهای عصبی. این میتواند به دلیل مشکلات تشخیص ویروس در داخل سلولهای عصبی باشد، یا نشان دهد که نورون را آلوده نمیکند. در مقابل سلولهای اندوتلیال که دارای مقدار زیادی ACE2 هستند، از ورودیهای مولکولی SARS-CoV-2 برای ورود به سلولها استفاده میکنند. نورونها تمایل ندارند گیرندههای ACE2 داشته باشند.
اریک سونگ (Eric Song)، ایمونوبیولوژیست در دانشگاه ییل که اخیراً دکترای خود را در آزمایشگاه ایمونولوژیست Akiko Iwasaki در آنجا به پایان رسانده است، هنوز درمورد اینکه SARS-CoV-2 مغز را آلوده میکند، اظهارنظر نکرده است. وی به مطالعه اخیراً منتشر شده آنها در مورد مدلهای ارگانوئید مغز اشاره دارد که میتوان اثرات پاتولوژیک را در بافت عصبی آلوده و اعمال کرد. به علاوه، تعداد نمونههای پس از مرگ محدود است، فقط تصویر نهایی یک بیماری را نشان میدهد و بنا به ضرورت، آنچه را که فقط در بدترین بیماران اتفاق میافتد منعکس میکند. سانگ گفته است که تا زمان مرگ بیماران COVID-19، بیشتر ویروسها در ریه پاک شدهاند و این ممکن است در مورد مغز نیز وجود داشته باشد.
او و همکارانش نتوانستند RNA ویروسی را در مایع مغزی نخاعی (CSF) شش بیمار زنده COVID-19 با علائم عصبی پیدا کنند. اما جالب است که آنها سلولهای B و آنتی بادیها را در CSF یافتند، نه تنها سلولهایی که SARS-CoV-2 را هدف قرار میدهند، بلکه آنهایی را نیز که پروتئینهای بدن، از جمله اجزای نورونها را هدف قرار میدهند، بررسی کردند. معنای این یافته مشخص نیست، اما به مجموعهای از یافتههای دستگاه ایمنی بدن راجع به COVID-19 میافزاید. سونگ میگوید که سوال پیش رو اکنون این است که آیا این یک فرآیند غنی شده در [COVID-19] است یا روشی است که در سایر بیماریهای ویروسی با همان اندازه اتفاق میافتد.
اثرات غیرمستقیم ویروس کرونا بر مغز
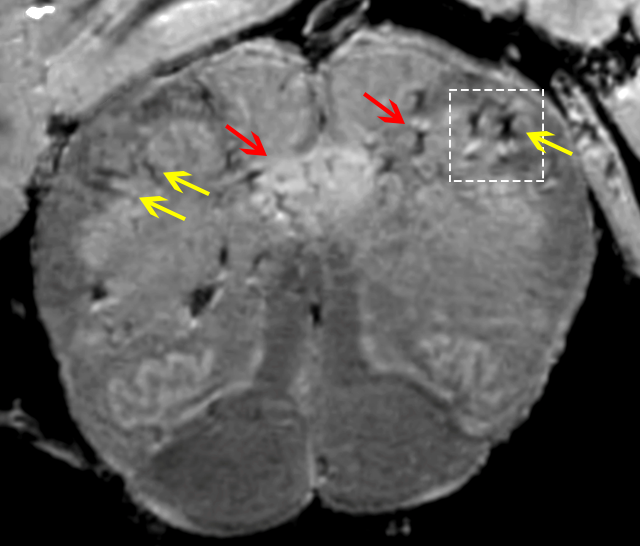
در حالی که شواهد SARS-CoV-2 در مغز انسان روشن نشده است، مطالعات کالبد شکافی طیف وسیعی از ویژگیهای نوروپاتولوژیک در بیماران COVID-19 بستری را نشان داده است. آسیب شناسان اغلب آسیب موضعی هیپوکسیک ناشی از کمبود اکسیژن و انفارکتوسهای مرتبط (یا سکتههای ایسکمیک) و کمتر معمول علائم خونریزی در مغز و همچنین برخی التهابات را یافتهاند و در برخی موارد نیز التهاب شدید معروف به انسفالومیلیت حاد ارائه شده است. علت دقیق این آسیبشناسیها مشخص نیست، اما دانشمندان در مورد عوامل موثر در این امر شک دارند.
به عنوان مثال، لختههای خونی که بیماران COVID-19 مستعد ابتلا به آن هستند، میتوانند انسدادهایی ایجاد کنند که خونرسانی به بافت عصبی را محدود میکند و سکتههای مغزی کوچک مشاهده شده را توضیح میدهد. مشکل در دستیابی به اکسیژن کافی از طریق ریههای آسیب دیده احتمالاً بیماران را در معرض آسیب هیپوکسی مغز قرار میدهد. موکرجی در ایمیلی میافزاید که از آنجا که علائم عصبی اغلب در بیماران رخ نمیدهد، هیپوکسی سیستمیک میتواند منجر به علائم عصبی شود، اما به طور کلی بسیار دشوار است تا درباره ارتباط آسیبشناسیهای کشف شده در کالبد شکافی و علائم بالینی مشاهده شده در بیماران بستری در بیمارستان بحث کنیم.
پاسخ ایمنی به ویروس همچنین میتواند برخی از عوارض عصبی را توضیح دهد. مک نامارا پیشنهاد میکند که ممکن است سیتوکینهای پیش التهابی در حاشیه بدن باعث فعال شدن سیتوکینهای التهابی درون مغز و ایجاد التهاب شود. جالب است بدانید که مقاله اخیر که توسط هپنر ارائه شده بود درباره هیپوپاتولوژیستهای عصبی اطلاعاتی میدهد و آنها را نشانههایی از التهاب و انبوهی از سلولهای میکروگلیایی بسیار فعال شده (مدافعان ایمنی شناختی ساکن مغز) میداند که میتواند نتیجه یک بیش فعالی ایمنی محلی یا محیطی باشد.
این نیز به نوبه خود میتواند عملکرد عصبی را مختل کند و به توضیح برخی علائم انسفالوپاتی COVID-19، مانند تحریک، گیجی، خواب آلودگی بیش از حد و کما کمک میکند. رادبروچ گفته است که برای مثال برخی از بیماران بیدار نمیشوند (کمای موقت) و تاکنون، نیز آنها واقعاً دلیل آن را نفهمیدهاند.
برخی از بیماران همچنین علائم آسیب میکروسکوپی به رگهای خونی کوچک در مغز خود را نشان میدهند که در مطالعه اخیر کالبد شکافی مغز نات و همکارانش نشان داده شده است. افرادی که به ویروس کرونا مبتلا شدهاند، یک گروه بیمار منحصر به فرد را نشان میدهند و بیشتر آنها به طور ناگهانی فوت کردهاند.
نات میگوید برخی از آنها در خانههای سالمندان یا مترو جان خود را از دست دادهاند. در 10 مورد از 13 مغز بیمار که تحت اسکنر MRI با وضوح بالا بررسی شده بودند، تیم متوجه لکههایی شد که به طور غیرمعمول روشن یا تاریک به نظر میرسید، لکههای تاریک احتمالاً نشانه خونریزی است. تیم تحقیق با بررسی دقیق آن نواحی که گاه شامل پیاز بویایی بود، شواهدی از دیواره رگهای خونی آسیب دیده پیدا کرد. هرجا عروق خونی آسیب دیدند، رنگ آمیزی پروتئین نشتی از فیبرینوژن (پروتئین انعقادی خون که وجود آن در مغز با اختلالات عصبی مختلفی همراه است) را به بافت عصبی نشان داد. سپس در همان اطراف آنها ماکروفاژها را یافتند و گاهی نیز میکروگلیا و سلولهای T را فعال میکنند.
یک فرضیه قابل قبول این است که برخی از آن سلولهای ایمنی به سلولهای اندوتلیال که رگهای خونی را پوشاندهاند حمله میکنند، نوع سلولی که SARS-CoV-2 شناخته شده است و آن را آلوده میکند. مطالعه نات هیچ مدرکی در مورد آن پیدا نکرد، اما حداقل این یکی از راههای توضیح آن است. پس از دریافت فیبرینوژن در مغز، میتوان التهاب بیشتری را در آنجا به وجود آورد، بنابراین باعث ایجاد تحریکات میشود.
او و تیمش همچنین علائمی را کشف کردند که به مرگ ناگهانی بیماران میپردازد. با فرض اینکه بیماران به دلیل اختلال عملکرد قلب جان خود را از دست دادهاند، آنها هستههای پایه ساقه مغز را که در کنترل تنفس نقش دارند، بررسی کردند. در آنجا، آنها ماکروفاژها را در اطراف آن سلولهای عصبی که نشانهای احتمالی از نورونوفاژی است را مشاهده کردند که در آن فاگوسیتها سلولهای عصبی ناسالم را میبلعند. نات در این باره میگوید:
در عملکرد این مراکز تنفسی و برخی دیگر از هستههای ساقه مغز اختلال ایجاد شده است.
دشوار است بگوییم که این یافتهها در میان بیماران COVID-19 تا چه اندازه قابلمشاهده بوده است، اما احتمالا برخی از این علائم طولانیمدت که مردم دارند با برخی از این موارد مرتبط باشد. او نیز همراه با محققان دیگر در حال کار بر روی یک سری مطالعات در مورد بیمارانی با علائم طولانیمدت برای کشف این موضوع است.
بعید است که یک مکانیسم از اثرات عصبی برای همه بیماران مناسب باشد. نات میگوید که کشف اینکه چه فرآیندهای علتی در افراد رخ میدهد، نیاز به ترکیب تکنیکهای مختلف و کالبد شکافیهای بیشتری دارد که تاکنون فقط حدود چند صد مورد گزارش شده است، که عمدتا به دلیل کمبود تجهیزات و آزمایشگاههای تخصصی برای انجام آنها است. موکرجی نیز در این باره ایچنین اضافه میکند، ما همچنین به نوعی مرتبسازی از علائم عصبی در حال حاضر و با تعیین معیارهای تشخیصی سندرم پس از COVID-19 و تعریف علائم حاد در مقابل مزمن، نیاز دارد. او امیدوار است که این مطالعات به کسانی که دارای شرایط عصبی ناشی از سایر عفونتها هستند نیز کمک کند. او اظهار میکند:
افراد مختلفی به عفونتهای ویروسی مانند ابولا یا نیل غربی مبتلا شدهاند، و از مشکلات شناختی از جمله مه مغزی شکایت کردهاند و ناتوان شدهاند و این مسئله تا حد زیادی نیز برای برخی از ناشنوایان نیز اتفاق افتاده است. اگر محققان سراسر جهان این بحثها را نسبت به سالهای قبل علمیتر تشخیص ندهند یا اینکه آن را دست کم بگیرند، خیلی تعجب خواهم کرد و باید سعی کنیم تا در حوزه تشخیصی و سپس عامل درمانی برای کمک به آنچه که اکنون درصد زیادی از جمعیت جهان در آن درگیر هستند، پیشرفت کنیم.



من خودم کرونا گرفتم تا یه ماه خونه نشین بودم
الان گاهی سردرد میگیرم فشار خون هم چک میکنم نرماله
دکتر رفتم میگه چیز خاصی نیست آب بخور:))
باید ایپدمی جهانی کنترل بشه بعدش تحقیق کنن و درمان عمومی شروع بشه واسه عوارض کسایی که بیمار شدن
دنیا حالا حالاها درگیر این ویروسه